血液腫瘤科/細胞治療中心/台灣細胞免疫醫學會 陳駿逸醫師
導管內乳頭黏液腫瘤(IPMN)是胰臟囊性腫瘤,生長於胰管內並會產生黏液。它們有惡性變化的潛力,因此及早且適當地診斷與處置是非常重要的。
IPMNs 的風險因子尚不明確。目前已確定有幾種疾病可能是 IPMNS 發展的風險因子,包括糖尿病(尤其是使用胰島素的患者)、慢性胰臟炎,以及有胰導管腺癌家族史的病史。吸菸是胰臟癌的已知風險因子,也與 IPMNS有關聯。
IPMNS 的真實發生率尚不明,因為大多數症狀較小且無症狀。在一項評估無胰臟病變病史患者的影像研究顯示,大約有 2.6%至 13.5%的成人有胰臟囊腫,且其發生率與年齡增加相關。
IPMNs 起源於胰管的上皮幹細胞,這些幹細胞可以分化成不同的表型。根據分化可以分為不同亞型,包括腸型、胰膽型、腫瘤型及胃型。
IPMNs 通常可以從良性腫瘤進展成為侵襲性癌症。此進展依照發育不良程度分為低度發育不良(腺瘤)、中度發育不良(邊緣型)、高等級發育不良(原位癌),最後為侵襲性癌。 從腺瘤到癌的進展,估計需時 5 至 6 年,且取決於 IPMN 的亞型。
胰管內乳頭狀黏液性腫瘤 (IPMN) 在影像學上典型表現為胰臟內囊狀病灶,並與主胰管或分支胰管相通。主要影像特徵包括主胰管擴張、分支胰管呈葡萄串狀擴張,以及囊內可能出現乳頭狀突起(實質成分)。
IPMN)根據解剖位置不同可以分為主胰管型(main duct-IPMN,MD-IPMN)、分支胰管型(branch duct IPMN,BD-IPMN)和混合型(mix type-IPMN,MT-IPMN)。與胰腺黏液性囊腺瘤(mucinous cystic neoplasm,MCN)不同的是,IPMN是與胰管相通,這也是二者最重要的區別。而IPMN和MCN都屬於胰腺產黏液性腫瘤。
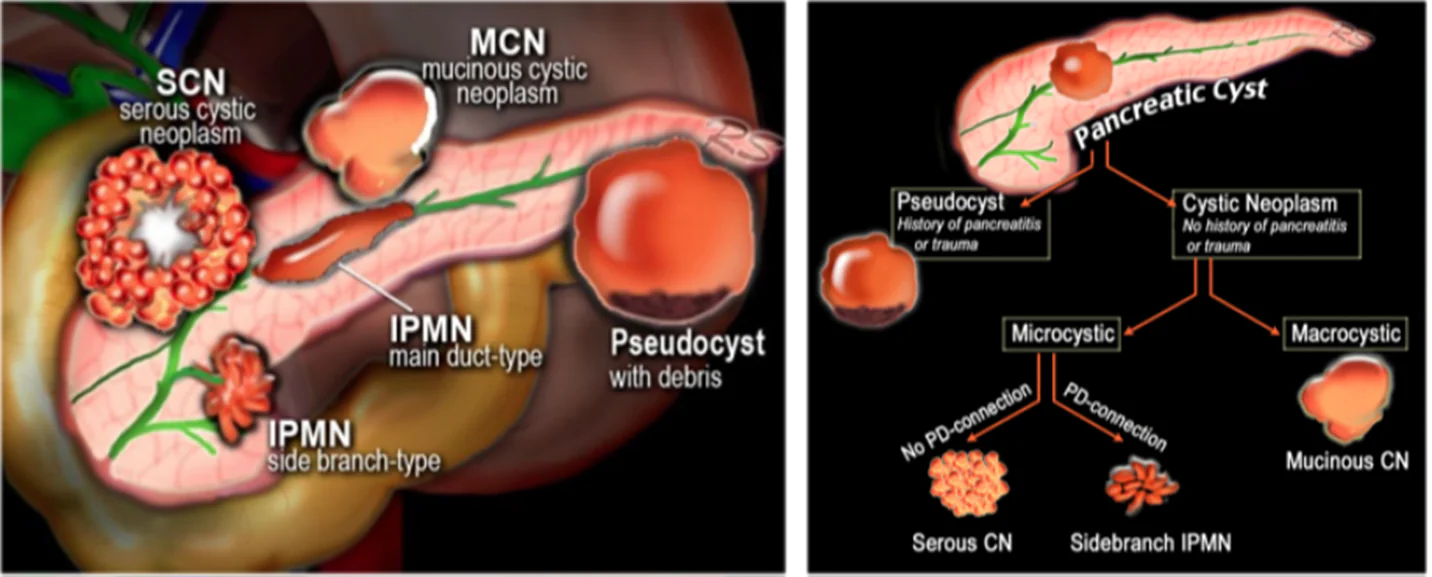
圖:胰腺囊性腫瘤病理分類及鑒別要點。IPMN:胰臟導管內乳頭狀黏液瘤;MCN:胰臟黏液性囊腺瘤;SCN:胰臟漿液性囊腺瘤;Pseudocyst:胰臟假囊腫。
胰腺黏液性囊腺瘤(mucinous cystic neoplasm,MCN)和分支胰管型IPMN在發病年齡、病變部位和囊液檢查等都存在不同程度的重疊,因此往往需要進行鑒別。
二者的相同之處在於兩者以中老年居多,MCN和都可以發生在胰腺體尾部。
但是MCN更多發生在胰腺體尾部多為單個病變,而分支胰管型IPMN大部分在胰臟頭部且常存在多灶性病變。MCN偶爾會有沿囊壁分佈的鈣化,而分支胰管型IPMN不會存在囊壁鈣化。分支胰管型IPMN與胰管相通,理論上其澱粉酶應該增高,但是實際由於分支胰管型IPMN與胰管連接的位置及胰腺功能的差異,因此,僅僅通過囊液的澱粉酶分析很難以區分是否為支胰管型IPMN,囊液澱粉酶<250 U/L僅僅用於排除胰腺假性囊腫。
IPMN 可以可能無症狀,在影像檢查中偶然發現。然而當出現症狀時,通常不特定,包括腹痛、背痛、噁心、嘔吐、厭食症及體重減輕。他們也可能出現因外部壓迫或侵入導致膽管的阻塞而引起的黃疸,或因黏液阻塞主胰管而出現類似胰臟炎的症狀。
IPMNs 的評估通常是從影像檢查開始,用以評估囊腫的特徵、鄰近結構的受累情況及是否有遠單轉移的證據。磁振造影(MRI)搭配磁振膽管胰臟攝影(MRCP)是標準的影像檢查。對於禁用MRI 檢查的患者,則可以選擇使用胰臟之電腦斷層掃描(CT)檢查;而內視鏡超音波(EUS)搭配細針抽吸(FNA)主要應用於評估具有惡性特徵的囊腫,包括體積較大、胰管擴張及/或是否有固體成分,而抽吸之細胞學化驗可以評估是否有非典型或惡性細胞。抽血檢驗之腫瘤指標,特別是癌胚抗原(CEA),也能協助診斷。
IPMNs 的囊腫若為固體成分且胰管擴張,或在內視鏡超音波(EUS)搭配細針抽吸的檢查中有惡性特徵,則應進行手術切除。倘若沒有令人擔憂之惡性特徵的囊腫,也應該透過核磁共振(MRI)密切監測。
關於IPMNs 的鑑別診斷,包括:胰臟假囊腫、漿液囊腫腫瘤、黏液囊腫腫瘤及實體偽乳頭腫瘤。借助MRI、MRCP 及 EUS 等影像檢查,配合細針抽吸的檢查,有助於區分 IPMN 與其他類型的囊腫。
對於IPMNs已進展為侵襲性癌症及High grade dysplasia(高度分化異常/高度不典型增生,是一種癌前病變,指細胞結構出現嚴重異常,與正常細胞差異極大,屬於惡性程度較高、極可能進展為癌症的的患者,則建議手術切除。所有黏液性的腫瘤及主管的腫瘤均建議手術切除。若有支管囊腫,則可以選擇觀察即可。對於是胰臟浸潤性導管腺癌患者,癌症分期需透過靜脈注射顯影劑之胸部、腹部及骨盆電腦斷層掃描(CT)檢查完成。手術切除後再給予輔助療法有助提升存活率,即使是陽性手術切緣或淋巴結受累患者。關於最佳術後輔助治療策略存在爭議。由於胰十二指腸切除手術或遠端胰臟切除手術會有顯著的相關發病率與死亡率,患者與外科醫師執行手術的決定前,應考量患者年齡與整體健康狀況、病灶的惡性風險,對不符合手術切除標準的囊腫通常會進行影像學檢查的監測。
若胰臟主導管大於或等於1.5公分,則對於適合的患者應該接受手術切除。如果整個導管都受影響,則全胰臟切除術是首選治療方案。若胰臟頭部受影響,則首選Whipple’s手術(亦即胰十二指腸切除術)。若胰臟尾部受到影響,則可能需要遠端胰臟切除術,或加或合併脾臟切除手術。
IPMN 目前術後不需化療,因為它被視為只是癌前病變。目前,手術是治療的主要手段。若手術後發現侵襲性癌症的成分,患者需接受術後輔助化療。化療方案為為期 6 個月的gemcitabine、或gemcitabine plus capecitabine,或是改良型 FOLFIRINOX。
IPMNs 的 5 年存活率約為 45%至 50%,相較之下,若是胰臟腺癌則5 年的存活率為 8%。IPMN 的處置與管理需要一支跨專業團隊,包括腫瘤護理師、腫瘤科醫師、外科醫師及專精腫瘤用藥的藥師。患者需要有團隊的定期追蹤以獲得最佳效果。
不管事分支胰管型IPMN、還是MCN都存在惡變的風險。當分支胰管型IPMN腫瘤最大徑≥3 cm、壁結節>5 mm、囊壁增厚或強化、主胰管擴張>5 mm、胰管截斷伴遠側胰腺萎縮、淋巴結腫大、血CA19-9升高、腫瘤增長速度≥5 mm/2年等高風險徵象時提示囊性腫瘤有惡性病變風險,這種情況應該進行EUS檢查。
#胰臟
#導管內乳頭黏液腫瘤
Intraductal Papillary Mucinous Neoplasm of the Pancreas
#IPMN
#磁振造影
#MRCP
#斷層掃描
#內視鏡超音波
#胰臟黏液性囊腺瘤
#胰臟漿液性囊腺瘤
#胰臟假囊腫。
#陳駿逸醫師
#台中市全方位癌症關懷協會
陳駿逸醫師醫療門診服務時段
https://mycancerfree.com/contact/
更多陳駿逸醫師的癌症衛教影片請連接https://www.youtube.com/@mycancerfree
更多腫瘤治療相關資訊 請連接”陳駿逸醫師 與你癌歸於好” https://mycancerfree.com







