血液腫瘤科/細胞治療中心/台灣細胞免疫醫學會 陳駿逸醫師
細胞激素誘導的殺手細胞(CIK細胞)來自週邊血液的單核細胞(PBMC)的體外擴增,並表現出非MHC限制性的細胞毒殺性。
CIK細胞群包括NK樣T細胞(NKT,CD3+ /CD56+)、輔助性T細胞(Th,CD3+/ CD4+/CD56–)、細胞毒性T淋巴球(電腦斷層L,CD3+/ CD8+/ CD56–)以及少量自然殺手細胞(NK,CD3–/CD56+)。其體外培養需要IL-2、IFN-γ和抗CD3抗體(OKT3)。
自1991年首次發現並應用以來,CIK細胞已在多種實體癌的臨床研究中得到驗證,顯示出良好的療效和極低的副作用。儘管CIK細胞的製備方法已經較為成熟,但由於供體選擇標準不一致、缺乏標準化的評估方案以及需要符合GMP規範的生產,其更廣泛的應用仍受到限制。總體而言,CIK細胞代表了一種有前景的癌症治療方法。
什麼是 CIK 免疫細胞療法?
您可以把 CIK 細胞 (Cytokine-induced killer cells) 想像成一群送到美國、經過特種訓練的台灣「免疫尖兵」。醫師會抽取病友自身的血液,從病友體內分離出免疫細胞,在實驗室裡「強化培訓」,在實驗室的高標準環境下,加入細胞激素進行(如同教官)進行為期約兩週的強化培訓,讓它們變得更強壯後,讓細胞同時具備 T 細胞的精準偵測能力。之後再回輸CIK 免疫細胞到體內去攻擊癌細胞。將這些訓練有素、數量擴增數十倍的特警部隊回輸到體內。它們會在血液、肝臟及其他器官中持續巡邏,專門清除那些躲過手術與化療、肉眼看不見的微小殘留癌細胞。
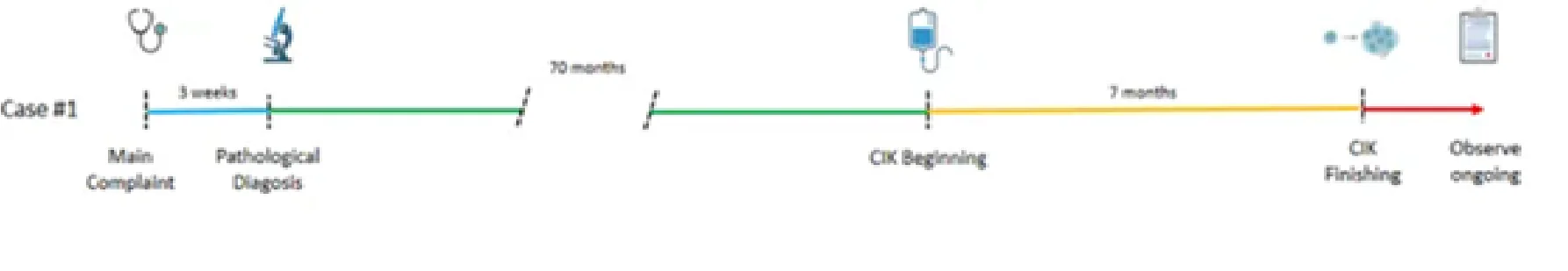
病例1介紹
一名27歲男性患者,於2019年1月首次就診,先前就有3個月的肉眼血尿病史。腹部電腦斷層掃描顯示左腎上有一腫塊,局部侵犯了腎盂和輸尿管,並伴隨病理性腫大的腹膜後淋巴結。隨後的全身正子攝影-電腦斷層檢查不僅證實了上述的發現,在右鎖骨區域也發現了一處可疑的轉移性病灶。
患者於2019年1月25日接受了腹腔鏡根治性腎切除手術。組織病理學檢查確診為左腎MIT家族易位相關腎細胞癌(Xp11.2易位/TFE3基因融合)。此腫瘤大小為 8.0 × 6.0 × 6.0 cm,主要表現為 WHO/ISUP 第三級形態,約 20% 的腫瘤局部進展至 4級。病理檢查顯示壞死區域以及腎盂和腎竇脂肪組織的局部侵犯。根據 TNM 分期系統,此腫瘤分期為 pT3aN1Mx。術後影像檢查顯示 T12 椎體有溶骨性的腎細胞癌轉移病灶。
2019 年 2 月 28 日,患者開始接受第一線治療sunitinib(37.5 mg,每日一次,口服)。 5 月 21 日,患者因嚴重的胸背部疼痛(疼痛評分量表 6-7 分)而無法仰臥,接受了電腦斷層檢查。隨後對 T12 椎體病灶進行了姑息性放射治療(33 Gy/11 次)。 6月11日,患者出現2級皮膚毒性反應(表現為紅斑疹),sunitinib治療隨即停止。複查全身正子攝影-電腦斷層顯示病情出現惡化,具體表現為:(1)出現新的腹膜後淋巴結轉移;(2)胸椎出現新的溶骨性病變;(3)先前發現的鎖骨病變進展。無惡化存活期為4個月。
2019年6月18日至2020年8月7日期間,患者接受了axitinib(5 mg,每日兩次,口服)+ pembrolizumab(200 mg,每日一次/每三週一次,靜脈滴注)和zoledronic acid(4 mg,每四周一次,靜脈滴注)的聯合治療。 2020年5月11日至22日,患者接受了右側髂骨和T7-T8椎體轉移灶的姑息性放射治療(40 Gy/10)。截至2020年9月,患者出現進行性雙側下肢無力(右側較左側更嚴重),並伴隨神經性膀胱功能障礙。後續全身正子攝影-電腦斷層影像檢查證實了疾病惡化。無惡化存活期有16個月。
患者於2020年12月9日至2021年7月13日接受了tislelizumab(200 mg,靜脈注射,第1天)合併axitinib(5 mg,口服,每日兩次)的治療,療程為3週。 2021年7月中旬,患者出現新的神經系統症狀,包括頭暈、噁心和嘔吐。隨後的全身正子攝影-電腦斷層影像顯示病情進展,右側小腦半球出現新的腦轉移病灶,且主動脈旁淋巴結腫大,此波療程之疾病控制時間有7個月。
2021年7月至2022年6月,患者接受了兩個療程的碳離子放射治療(40 Gy/5),標靶治療進展的腦轉移病灶和腫大的主動脈旁淋巴結。同時,患者接受了口服cabozantinib(40 mg,每日一次)作為全身性治療,此波療程之疾病控制時間有7 個月。
患者於2022年6月20日開始接受五線治療,方案為pembrolizumab(200mg,第1天/每3週靜脈注射)合併lenvatinib(8mg,每日一次,口服)。至2022年11月,影像學檢查顯示病情進展,腦部磁振造影顯示右側小腦和顳葉病灶增大,全身正子攝影-電腦斷層顯示右側閉孔內肌增厚、並呈現代謝活躍,同時出現新的T4椎體轉移灶。隨後數月,腹部/髂淋巴結、T4病灶和閉孔內肌均出現進展,左上肺舌段出現新的轉移結節。這些病灶接受了碳離子放射治療(腹部/髂淋巴結52.8 Gy/12週;T4病灶26.4 Gy/6週;肺部72 Gy/9週)。 2023年5月和10月,患者接受了另外兩個療程的bevacizumab輔助治療(15 mg/kg,每3週一次,靜脈注射),治療於2023年11月結束,此波療程之疾病控制時間有16個月。
該患者自2022年11月23日起接受cadonilimab(初始劑量為625 mg,每日一次,每3週一次,靜脈滴注;後因為耐受性將劑量減至500 mg,每4週一次)和lenvatinib(8 mg,每日一次,口服)的聯合治療。除了持續的系統性治療外,患者於2024年4月和5月接受了四個療程的bevacizumab(300 mg,第1天/每2週靜脈注射)作為輔助治療。自2024年3月起,治療方案中增加了全面支持性護理,包括傳統針灸、紅外線療法、關節鬆動練習、低頻脈衝功能性電刺激和職業療法,以優化臨床療效。
開始CIK療法
該患者於2024年11月就開始接受CIK細胞治療,最後一次細胞輸注於2025年6月5日完成。治療採用取材自患者母親的異體之週邊血液的單核細胞。共成功進行了10次新鮮的細胞輸注,未出現併發症。
圖1A-D和圖2A、B展示了整個治療過程中具有代表性的實驗室檢查結果。
圖1A顯示,白血球數隨細胞輸注而波動,嗜中性球也呈現類似的波動趨勢。由於淋巴球在周邊血液中所佔比例是小於嗜中性球,因此其數量變化並不明顯。整體而言,淋巴球水平呈逐漸下降趨勢。圖1B顯示,嗜中性球與淋巴球比值(NLR)在輸注後10週開始升高,顯示淋巴球的下降速度比嗜中性球更快。圖 1C 和 1D 顯示淋巴球計數持續高於正常值下限,其中以毒殺性T淋巴球為主,而 Th 細胞則持續處於較低水平。
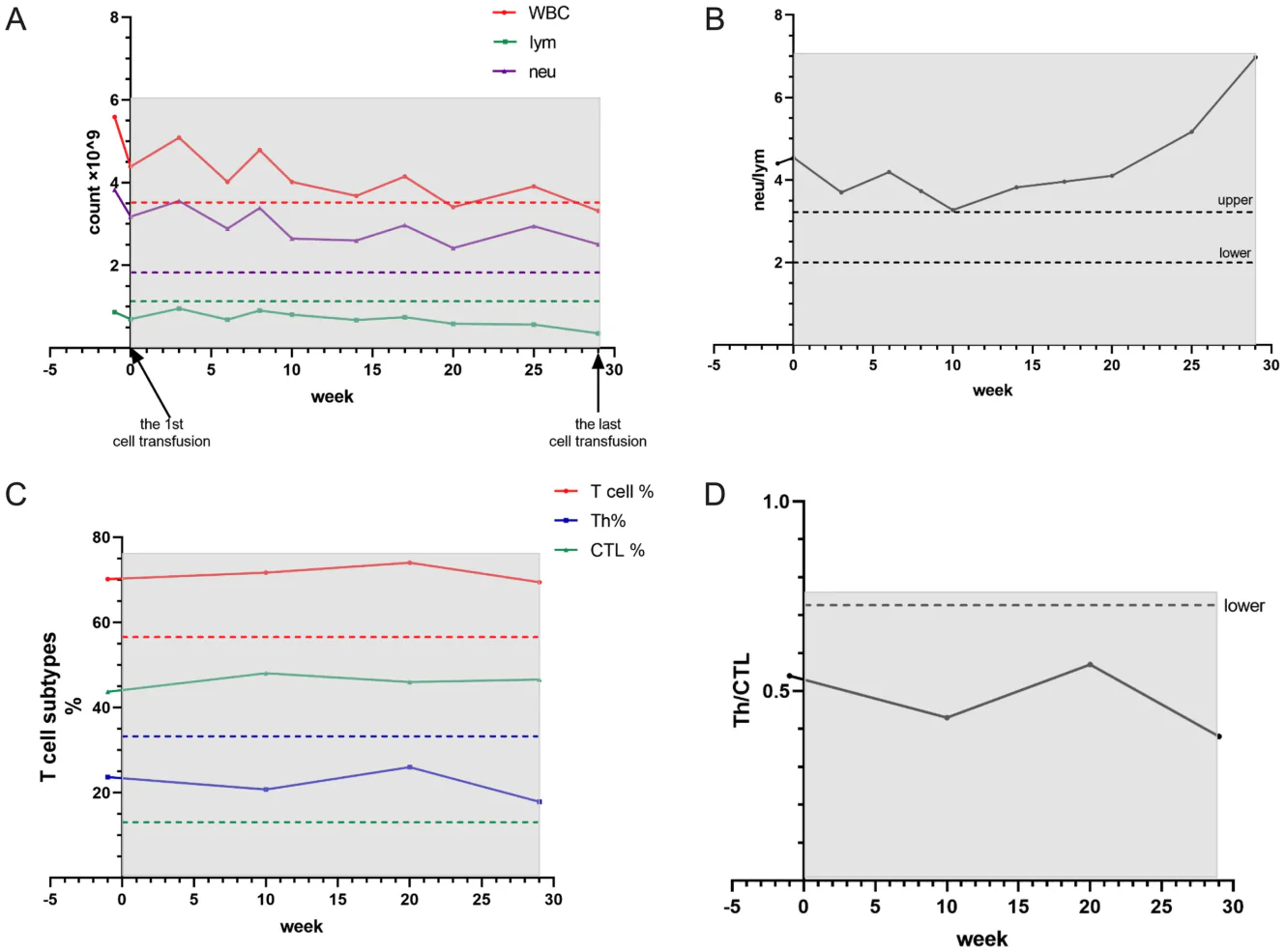
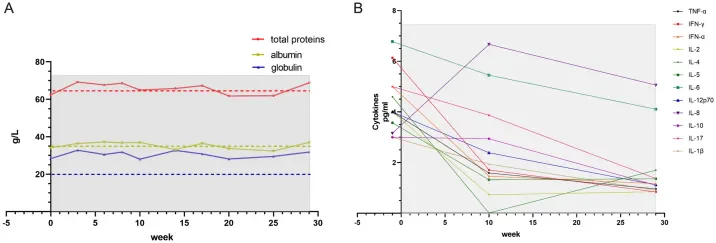
圖 2A 顯示總蛋白、白蛋白和球蛋白水準穩定,顯示營養狀況良好,B 細胞功能正常。圖 2B 顯示了周邊血球細胞激素譜:IL-6、IL-17、IL-12p70、IL-1β、TNF-α、IFN-γ 和 IFN-α 均持續下降,其中 IL-6 和 IL-17 的變化趨勢幾乎相同。 IL-12p70 和 IL-1β 的變化模式相似。 TNF-α、IFN-γ 和 IFN-α 的變化動態也十分接近。 IL-10 在首次細胞治療後 10 週開始下降。 IL-2、IL-4 和 IL-5 最初下降,隨後逐漸回升。僅IL-8水平呈現先升高後下降的趨勢。
影像監測顯示腹部和髂淋巴結逐漸腫大,但患者病情穩定,未見全身性進展。值得注意的是,患者在整個治療期間都保持了臨床穩定,生活品質良好。
在接受CIK細胞輸注治療前,患者自述日常生活中出現多種嚴重的症狀,包括失眠、食慾不振、易怒、更容易感冒發燒。值得注意的是,首次CIK細胞輸注後,患者的臨床症狀顯著改善,包括睡眠品質明顯提高、食慾逐漸恢復並伴隨體重增加、體能增強以進行更密集的復健訓練,以及在治療後的2025年冬春季完全未感染流感或普通感冒。所有這些反應均表明,CIK細胞治療可以顯著改善了患者的生活品質。
以下簡要總結了這個病例
病例1診斷為腎臟惡性腫瘤,無適當的化療方案。
病例1為一名年輕男性患者,腎癌進展緩慢。儘管接受了多線術後標靶免疫治療和放射治療,腫瘤仍緩慢進展。初次入院時,患者表現為疲乏、失眠和進行性體重下降,並對藥物治療失去信心。經過四個療程的細胞激素誘導殺手細胞 (CIK) 治療後,患者的疲勞和失眠症狀有所改善,食慾增加,實驗室參數也趨於穩定,包括白血球計數、淋巴細胞計數和 T 細胞亞群比例。
細胞激素譜的整體趨勢顯示,IL-2、IL-4、IL-5(刺激B細胞和T細胞增殖、增強巨噬細胞活性並促進免疫球蛋白成熟)以及IL-8(介導嗜中性球的趨化和活化)水平升高。相反,促發炎細胞激素(TNF-α、IFN-γ、IL-1β、IL-6、IL-12和IL-17)和免疫調節細胞激素(IL-10)會顯著降低,提示免疫功能增強並隨後趨於穩定。更具體地說,IL-6和IL-17均為關鍵的促發炎細胞激素,在發炎早期顯著地上調。值得注意的是,IL-6可增強Th17細胞分化和隨後的IL-17分泌,這建立了一種機制聯繫,解釋了二者水平的同步下降。觀察到的IL-1β水平降低同樣反映了發炎反應的減弱。 IL-12驅動Th1細胞分化,而Th1細胞分泌IFN-γ,IFN-γ具有促發炎和抗腫瘤的雙重作用。
IFN-α、IL-12和IFN-γ的協同降低可能提示T細胞耗竭或腫瘤免疫逃脫。 TNF-α的下降可能是由於腫瘤負荷減輕以及由此導致的慢性發炎減少。 IL-10具有免疫調節特性,因此需要對惡性細胞和免疫細胞的活性進行全面評估才能正確解讀;IL-10水平的降低則提示免疫抑制減弱(可能表明宿主免疫力受損),但矛盾的是,也可能反映出腫瘤相關慢性發炎的緩解。 IL-8 表現出獨特的雙相動力學特徵(先升高後下降),這可能歸因於腫瘤微環境活性減弱導致嗜中性球趨化刺激減少。
細胞激素 IL-2、IL-4 和 IL-5 具有相似的動力學特徵(先下降後逐漸升高),其中 IL-4 的恢復最為顯著。在功能上,IL-4 促進 Th2 細胞分化和 IgG 生成(與 IL-5 協同作用),同時透過下調 IL-12 抑制 Th1 反應。
IL-2 會增強淋巴球(T/B/NK 細胞)活性,而 IL-5 刺激 B 細胞分化。初始下降可能反映了全身免疫耗竭,而隨後的恢復可能代表了 CIK 細胞輸注的治療效果。儘管近期影像學檢查發現腹部和腹膜後淋巴結持續腫大,但這些發現並未影響患者的日常生活。
#MIT家族易位相關
#腎細胞癌
#Xp11.2易位
#TFE3基因融合
#CIK
#細胞治療
#體外擴增
#T淋巴細胞
#癌症
#細胞激素誘導殺手細胞
#cytokine-induced killer
#免疫細胞治療
#免疫治療
#陳駿逸醫師
#台中市全方位癌症關懷協會
陳駿逸醫師醫療門診服務時段
https://mycancerfree.com/conta電腦斷層/
更多陳駿逸醫師的癌症衛教影片請連接https://www.youtube.com/@mycancerfree
更多腫瘤治療相關資訊 請連接”陳駿逸醫師 與你癌歸於好” https://mycancerfree.com






