血液腫瘤科/細胞治療中心 陳駿逸醫師
皮膚 T 細胞淋巴瘤 (Cutaneous T-Cell Lymphoma) 包括一組淋巴增生性疾病,其特徵是惡性 T 細胞在慢性發炎的皮膚病變中積聚。在早期階段,該疾病表現為在有限皮膚區域的有皮膚斑塊,並且通常病程緩慢。然而,在一部分患者中,皮膚病變會發展成腫瘤,惡性 T 細胞可能會擴散至淋巴系統、血液和內臟器官,造成致命的後果。
儘管進行了深入研究,皮膚 T 細胞淋巴瘤之驅動疾病進展的機制仍未完全了解。雖然大多數研究都集中在癌細胞內在的致癌作用上,例如驅動惡性轉化和疾病進展的遺傳和表觀遺傳變異,但越來越多的證據表明皮膚 T 細胞淋巴瘤,惡性 T 細胞和非惡性細胞之間的相互作用起著至關重要的作用。
蕈狀肉芽腫(mycosis fungoides)/Sezary 症候群(Sezary syndrome)是一罕見的T-細胞淋巴癌,但卻是最常見的皮膚T細胞淋巴癌(cutaneous T-cell lymphomas)。其早期斑期病灶的臨床表現及病理變化,常很難和一些類似的發炎性皮膚病症作區分,即使有經驗的皮膚科醫師早期仍不易診斷,需長期追蹤病程,必要時必須重覆切片驗証,以避免誤診。
蕈樣肉芽腫好發於55~60 歲的男性。病人常表現為無症狀或搔癢性的微紅或紅褐色,大片的平或微凸起或白色的斑塊,出現於軀幹或四肢近端、陽光曝曬不到臀部、大腿之部位為主。這些病灶在常被診斷為慢性濕疹、乾癬、過敏反應或白斑,但在反覆治療(包括類固醇在內的各種外用藥)之後仍長年不癒。蕈狀肉芽腫之病情進展相當緩慢,過程中可觀察到病灶變大、新發的病灶、擴散或增厚成腫塊或腫瘤型態。
晚期的蕈樣肉芽腫則可能侵犯淋巴結、血液、及內臟器官。若患者表現紅皮症、伴隨大量異常淋巴細胞在血液中,則稱 Sézary 症候群。
蕈狀肉芽腫的分期主要是依據皮膚病灶的型態與淋巴結、內臟器官與血液之侵犯程度。第一期表現為病灶侷限於體表皮膚的斑或斑塊。若有異常淋巴結腫大時,則屬於第二A 期。第二B 期則意味著長出皮膚長出腫瘤的病灶。當患者表現紅皮症時,則歸類為第三期。若發生癌細胞浸潤於血液,或病理下的淋巴結與內臟器官侵犯時,則分期進展至第四期。
屬於第一至第二期侷限在皮膚的蕈狀肉芽腫,早期的斑或斑塊之治療會以全身性紫外線 B 的光照射 為主。若是較厚的腫塊或腫瘤狀病灶,則可以考慮局部或之口服感光劑配合紫外線 A 光或電子束放射線治療。一般照光治療以一週二至三次的頻率開始為期 2~4 月的誘導期治療與鞏固期治療,再根據疾病對治療的反應逐步調低頻率至維持期治療,整個療程可能會持續數年之久。第三至第四期之疾病因血液、淋巴與內臟器官侵犯,可能需要加上全身性的用藥,如干擾素、 化療藥物等。
早期蕈狀肉芽腫的斑或斑塊病灶,於接受照光治療之下,多數患者能夠在數個月內達到完全緩解之後,可以使用維持性治療來減少復發。倘若停止了治療,則可能在半年至一兩年復發,以至於有需要反覆接受照光的療程。屬於第一期的蕈狀肉芽腫,若侵犯體表面積小於 10%,其平均壽命與健康民眾並無差別。即便是第一期疾病且其佔體表面積大於 10%或是第二A期疾病,其存活時間通常也大於 10 年,然而大約有 25%的患者的病情會進展至更後期。屬於第二B或第三期之平均餘命為 4~6 年。倘若發生血液、淋巴與內臟器官侵犯之 第四期,五年存活率可能只有一成。
目前歐洲腫瘤內科醫學會建議針對在皮膚 T 細胞淋巴瘤之蕈狀肉芽腫,屬於第一期與第二A前的早期階段,建議採用針對皮膚的療法進行第一線治療,例如局部使用皮質類固醇、BCNU(carmustine)、氮芥、bexarotene凝膠或全身全身性的長波紫外線光化治療(PUVA)、UVB光療、局部皮膚的放射線或是電子束療法。
在早期階段的蕈樣肉芽腫,病變皮膚中的大多數免疫細胞是良性的,惡性T細胞僅佔了一小部分。相當一部分良性免疫細胞是反應性T輔助細胞1(Th1)細胞和表達干擾素γ(IFNγ)和細胞毒殺性CD8的T細胞,這些細胞具有在體外殺死自體惡性 T 細胞的能力,並且病變中有大量CD8 T 細胞者預後相對良好關,這表明早期疾病中的細胞免疫力的反應代表了自體對抗腫瘤的免疫反應能力,可以控制癌細胞群的能力。關於反應性T輔助細胞1(Th1)與T輔助細胞2(Th2)在癌症的發生、發展的角色如下圖。
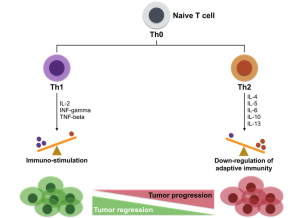
Th1/Th2對腫瘤進展的影響。
幼稚T細胞(naive T cell)會受到不同因素的刺激後,會轉變為Th1細胞或Th2細胞。在 Th1 介導的免疫中,細胞會製造促發炎細胞激素,例如:介白素 2 (IL2)、干擾素-γ (IFN-γ) 和腫瘤壞死因子-β (TNF-β)。在 Th2 介導的免疫中,細胞產生抗發炎細胞激素,例如:IL-4、IL-5、IL-6、IL-10 和 IL-13。正常情況下,Th1免疫與Th2免疫趨於平衡。但腫瘤細胞的存在下會破壞了這種平衡。由於適應性免疫的下調,導致 Th2 的免疫作用增加,而Th1 免疫作用反而減少。這最終導致癌症的發生、發展。然而,如果讓 Th1 的免疫作用重新主導,這種免疫刺激力可以導致腫瘤消退。
然而腫瘤微環境從 Th1 偏向T輔助細胞2(Th2)的轉變(如下圖),起著關鍵作用,會讓其原本在從惰性疾病狀態轉變到侵襲性疾病,因而會削弱了免疫細胞對抗腫瘤的反應,同時促進惡性 T 細胞的增殖。
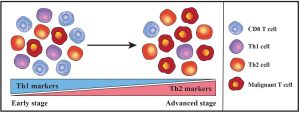
事實上,使用 Toll 樣受體 (TLR) 激動劑增強細胞免疫力,已顯示出臨床療效,而使用 IL-12 和 IFNγ 治療可以誘導皮膚T細胞淋巴癌的病變消退,這種腫瘤的消退與皮膚中 CD8的 T 細胞數量增加有關聯。值得注意的是,最近的病例報告令人驚訝地描述了長期使用針對 IL-4 受體 α 的中和抗體 dupilumab 藥物治療,可能會加劇皮膚T細胞淋巴癌的病變,甚至可能會在某些患有嚴重異位性皮膚炎的患者中引發皮膚T細胞淋巴癌的病變。
目前大量數據支持從 Th1 偏向 Th2 的腫瘤微環境的轉變,是有助於皮膚T細胞淋巴癌病變的進展。最近的臨床試驗數據證實了益生菌於調控Th1免疫與Th2免疫的平衡,發揮很重要的作用。特別是配製個人化益生菌,在治療和預防多種急性和慢性胃腸道疾病(如感染性腹瀉、抗生素相關腹瀉、腸躁症、發炎性腸道疾病和幽門螺旋桿菌感染)方面的臨床效果。且對於降低過敏性疾病之臨床症狀發生率方面的功效,也取得了令人鼓舞的結果,以及可以降低其他非胃腸道疾病(如:呼吸道感染、泌尿生殖道感染、陰道炎和高膽固醇血症)的發生。
目前也有各種隨機性的臨床試驗之研究報告,建議補充益生菌以預防癌症,特別是配製個人化益生菌,對於大腸直腸癌、膀胱癌、乳癌和肝癌的防治有其功用。然而,益生菌在預防癌症方面的臨床證據的強度似乎還不夠充分。雖然陸路有成功治療癌症的報告。最近的一項研究證實益生菌Lactobacillus reuteri(羅伊氏乳酸桿菌)具有促進癌細胞凋亡的作用,Lactobacillus reuteri可以透過調節核因子 κB(NK-κB)和絲裂原活化蛋白激酶(MAP)訊號傳導,促進腫瘤壞死因子誘導的人類髓系白血病癌細胞的凋亡。
而皮膚T細胞淋巴癌的腫瘤細胞透過包括 NF-kappa B 的組成性活化在內的各種機制,來對抗癌細胞凋亡的現象。這可能是配製個人化益生菌後其作用的抗癌目標。
#Cutaneous T-Cell Lymphoma
#蕈樣肉芽腫
#Sézary 症候群
#皮膚
#T細胞淋巴癌
#Bexarotene
#長波紫外線光化治療
#PUVA
#加氏乳桿菌
#Lactobacillus gasseri
#Bifidobacterium longum
#長雙歧桿菌
#龍根菌
#陳駿逸醫師配製個人化抗癌益生菌
#免疫治療
#CIK
#癌症細胞治療
#高禾醫院
#免疫細胞治療
#癌症中西醫整合治療
#cik細胞治療優點
#自動化微流體生物晶片
#個人化益生菌
#免疫檢查點抑制劑
更多陳駿逸醫師的癌症衛教影片請連接https://www.youtube.com/@mycancerfree
更多腫瘤治療相關資訊 請連接”陳駿逸醫師 與你癌歸於好” https://mycancerfree.com
更多癌症病友需知 請連接”全方位癌症關懷協會” https://www.cancerinfotw.org/index.php
歡迎參與臉書社團:陳駿逸醫師的用心話聊俱樂部 www.facebook.com/groups/456281992960876/

