血液腫瘤科/細胞治療中心/台灣細胞免疫醫學會 陳駿逸醫師
這是一份為陳駿逸醫師準備的衛教資料,希望能夠將複雜的「腫瘤免疫編輯(Cancer Immunoediting)」理論轉化為一般患者與家屬能理解的語言,如何善用免疫保衛戰,逆轉腫瘤的免疫編輯,這套免疫治療新策略,讓你的癌症治癒露曙光。
身為腫瘤內科醫師,我常被病人問到:
「醫師,為什麼我的免疫系統沒辦法發現癌症?」或者
「為什麼免疫治療對某些人有效,對我卻沒效?」
其實,癌症與免疫系統之間並非單純的「誰輸誰贏」,而是一場動態的、長期的拉鋸戰。醫學上我們將此拉鋸戰稱之為「腫瘤免疫編輯」 。這場戰爭分為三個階段:免疫清除、免疫平衡、免疫逃脫 。
腫瘤免疫編輯的第一階段,屬於免疫清除期(Elimination):
身體的免疫系統,好似「違章建築拆除隊」,在癌症還沒被檢查出來之前,我們的免疫系統(特別是先天免疫細胞,例如:自然殺手細胞,以及適應性免疫細胞如 CD8+的 T 細胞)是非常勤勞的 。它們就像一組 24 小時待命的拆除大隊,一旦發現有細胞變壞(癌變),就會立刻將其清除 。
給您的生活建議: 在這個階段,免疫系統的效能是至關重要。維持規律運動、充足睡眠、心理健康與均衡營養,能讓這支「拆除大隊」更有戰鬥力 。
腫瘤免疫編輯的第二階段,屬於免疫平衡期(Equilibrium):癌症與免疫系統漫長的「冷戰對峙」
如果有些癌細胞比較「狡猾」,所以並沒有完全被拆除大隊清除,癌症與免疫系統之間就會進入對峙平衡期 。這時,癌細胞雖然還在,但免疫系統還能夠像警察一樣盯住它們,讓它們無法大量增長 。
這個階段的特性可能持續幾年甚至幾十年,病人通常感覺不到任何症狀,一般的醫學檢查也難以發現 。
治療策略: 目前的研究重點在這個階段,如何加強免疫監控。例如,腫瘤疫苗(mRNA 疫苗) 可以教導免疫系統識別特定的「敵人特徵」,幫助維持這種平衡態勢,甚至將癌細胞推回清除期 。
腫瘤免疫編輯的第三階段,屬於免疫逃脫期(Escape):癌症的「偽裝與反擊」
當癌細胞發生更多的突變,或者免疫系統變得更弱時,癌細胞就會「逃脫」了免疫監控,開始失控而生長 。這時癌症才會被診斷出來,也是臨床治療最常面對的階段 。
癌症免疫編輯的概念最早是由 Schreiber 在 2002 年提出的。經過多年的研究與修正,癌症免疫編輯的理論才最終確立。
該理論認為,免疫系統可能會以一種矛盾的方式來抑制或促進腫瘤組織的形成。這個過程由三個主要階段組成:「消除階段」、「平衡階段」和「逃逸階段」(見下圖)。在消除階段,先天免疫系統和適應性免疫系統會共同作用,識別並消滅那些惡性或發生變異的腫瘤細胞。
如果有些癌細胞因為免疫原性較低或其他原因而倖存下來,它們就會進入平衡階段。在這個階段,腫瘤細胞的增殖會被抑制,但癌細胞本身仍然存在。在這個階段,適應性免疫系統與腫瘤細胞之間的相互作用會維持在穩定的狀態下,這種狀態可能持續數年或數十年。
當癌細胞發生基因突變或受到其他因素的刺激時,它們就會從平衡階段進入逃逸階段,此時癌細胞的生長將不再能被控制。此外,在免疫逃逸的階段,癌細胞會表達各種免疫抑制性的配體,以抑制效應 T 細胞的功能,從而逃避免疫細胞的攻擊。癌症免疫編輯的理論越來越複雜,但在癌症免疫編輯的過程中,並不必然會經歷這三個階段。事實上,有些癌細胞可能直接進入逃逸階段,而無需經過平衡階段;另一些癌細胞則可能永遠無法進入逃逸階段,而一直處於平衡狀態。
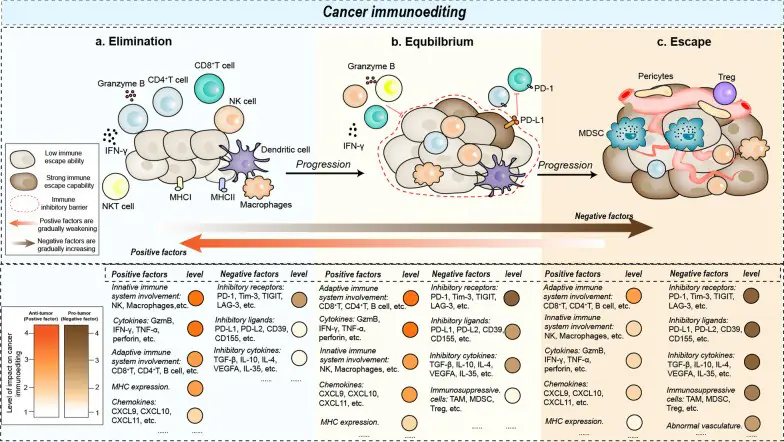
圖示:癌症免疫編輯的三大階段:消除、平衡與逃脫。
- 在消除階段,先天免疫系統與適應性免疫系統共同作用,以在臨床發現之前,識別並消除惡性或發生變異的癌細胞。
- 在平衡階段,癌細胞與免疫系統之間達成某種平衡狀態:免疫系統無法完全消除腫瘤細胞,而癌細胞也無法逃脫免疫系統的監控。
- 在逃脫階段,癌細胞的生長和增殖不再受到免疫系統的制約。快速增殖的癌細胞與其他間質細胞共同作用,形成一個更為複雜的免疫抑制微環境,從而進一步破壞癌細胞與免疫系統之間的平衡。
在癌症免疫編輯的過程中,免疫系統監測、識別和殺死癌細胞的能力至關重要。能夠提升這種能力的因素屬於正向因素;而那些讓癌細胞能夠逃脫免疫系統識別和殺死的因素則屬於負向因素。
在癌症的免疫編輯過程中,「逃逸階段」是臨床上最容易觀察到的階段。多項研究探討了在逃逸階段,癌細胞是如何進行免疫編輯,以及它們與免疫細胞之間的相互作用。在逃逸階段,癌細胞與免疫系統之間的平衡被打破,癌細胞的生長速率失去控制。
大量異常生長的癌細胞和間質細胞共同構成了具有免疫抑制作用的腫瘤微環境。例如,面對缺氧狀況時,會有大量血管內皮生長因子(VEGF) A 被釋放,這些因子會與內皮細胞上的 VEGF 受體 2 結合,從而促進新血管的生成,進而加速癌症的發展。大量形態異常的內皮細胞會形成異常的腫瘤血管網絡,這使得免疫細胞更難侵入腫瘤組]。此外,VEGF-A 還會抑制樹突狀細胞的成熟,並促進調節性 T 細胞和髓源性抑制細胞的侵入,這就加速了免疫抑制環境的形成。
腫瘤本身也會表達多種免疫抑制性的配體,並降低主要組織相容性複合體(MHC)I 類分子的表達,從而避免被免疫細胞識別和殺死。多種免疫抑制因素的存在,進一步加劇了腫瘤細胞與免疫系統之間的失衡,最終導致腫瘤無法控制地生長,從而威脅到患者的生命。
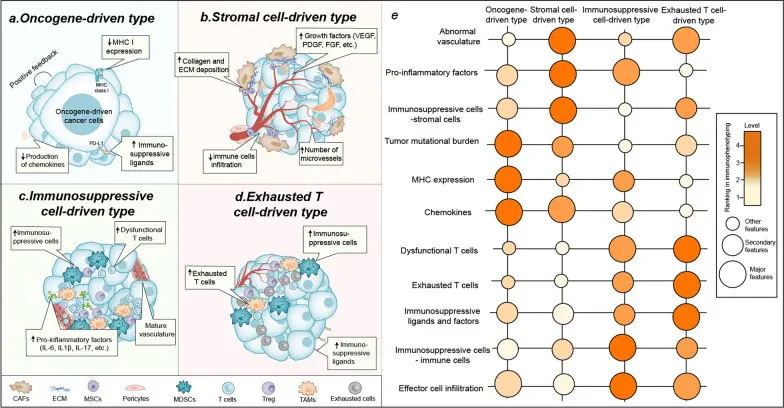
圖示:根據各種驅動因素,腫瘤微環境可分為四種免疫表型:
這四種類型分別是:致癌基因驅動型、疲憊的 T 細胞驅動型、免疫抑制細胞驅動型,以及間質細胞驅動型。
- 癌基因驅動型:在由癌基因驅動的免疫微環境中,癌細胞具有快速增殖的能力、能夠抵抗細胞凋亡、免疫抑制性檢查點的表達量增加,同時在癌基因的驅動下還會出現血管生成的現象。這種情況在由表皮生長因子受體(EGFR)驅動的腫瘤、MYC 驅動的腫瘤以及 KRAS驅動的腫瘤中較為常見]。具有這些特性的腫瘤所形成的免疫微環境,其特徵為低水平的 TMB、MHC 表達。這種類型的腫瘤屬於“冷腫瘤”,由於效應細胞的滲透不足,單純使用免疫檢查點抑制劑治療效果不佳。’
- 幹細胞驅動型(在肝細胞癌、胰臟癌和腎透明細胞癌中較為常見):在由幹細胞驅動的腫瘤中,存在大量的幹細胞,包括血管內皮細胞、纖維母細胞、周細胞和間充質細胞。這些幹細胞,再加上缺乏周細胞覆蓋的不成熟新生血管,共同形成了低氧且代謝異常的腫瘤微環境。由於血管網絡的異常,這種腫瘤屬於“冷腫瘤”類型,因此對於免疫治療具有抗藥性,從而使得治療效果大打折扣。
- 免疫抑制性細胞主導型(在胰臟癌、前列腺癌和乳癌中較為常見):免疫抑制性細胞(如腫瘤相關巨噬細胞[TAMs]、MDSCs、調節性 B與T 細胞等)主要負責促進腫瘤細胞的生長、並幫助其逃避免疫系統的攻擊。這種情況下,免疫系統處於被免疫抑制性細胞主導的狀態,免應效應性細胞的數量較少,且其功能也受到損害。這類腫瘤屬於“熱腫瘤”,較適合用免疫檢查點抑制劑進行治療。
- 疲憊型 T 細胞驅動型(常見於對免疫治療有抗性的腫瘤中,例如膠質母細胞瘤):在這種類型的腫瘤中,各種效應細胞,包括 T 細胞、自然殺傷細胞、B 細胞等,會逐漸失去其效應功能。在慢性炎症和長期腫瘤抗原的刺激下,這些細胞最終會轉變為疲憊細胞。在這些疲憊 T 細胞的存在下,會形成一種以免疫抑制因子為主的免疫微環境,同時也會出現更多功能障礙的效應細胞。這種腫瘤類型也屬於難以治療的腫瘤類型。這些疲憊細胞,尤其是那些已經完全疲憊的 T 細胞,對於免疫檢查點抑制劑治療具有抗藥性。
所以,癌細胞逃脫的方法很多,包括:
穿上隱身衣: 降低表面特徵(MHC 標記),讓 T 細胞看不見它 。
設置路障: 改變腫瘤周邊的微環境,讓免疫細胞進不去 。
釋放煙霧彈: 釋放出免疫抑制性因子,讓進入腫瘤的免疫細胞「打瞌睡」或「變虛弱」(也就是所謂的 T 細胞耗竭) 。
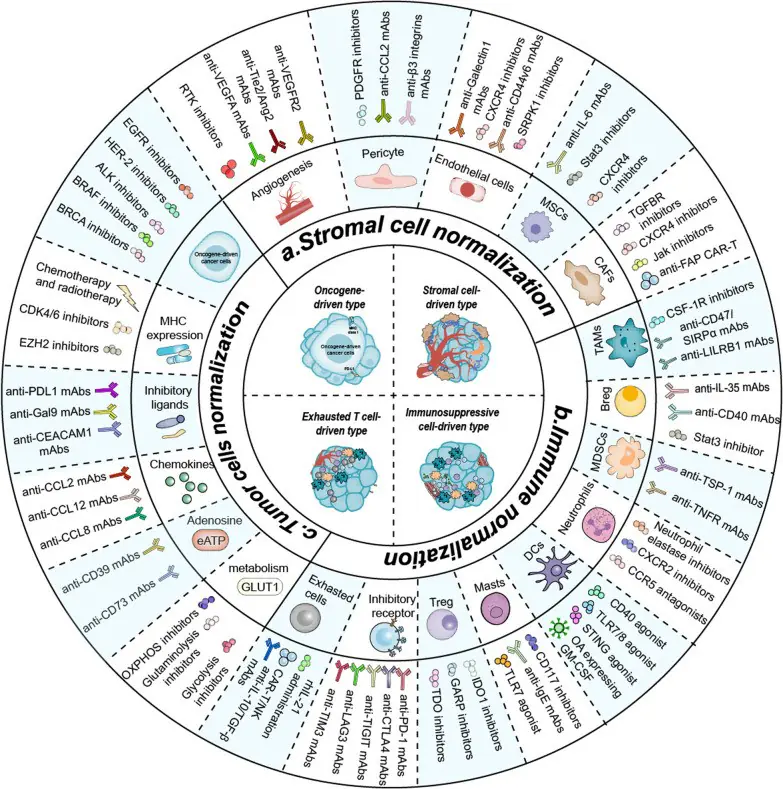
圖示:針對四種腫瘤免疫表型的標準化治療策略。
- 幹細胞的標準化:透過針對腫瘤微環境中的多種幹細胞,來阻礙癌症的免疫編輯過程。
- 免疫系統的標準化:透過針對腫瘤微環境中的多種免疫抑制因子,來阻礙癌症的免疫編輯過程。
- 腫瘤細胞的標準化:透過針對腫瘤細胞及腫瘤微環境中的相關因子,來阻礙癌症的免疫編輯過程。
在免疫逃逸的階段,治療的目標是抑制腫瘤組織的持續生長,恢復腫瘤部位中免疫系統與腫瘤細胞之間的平衡,甚至徹底消除腫瘤細胞。目前,對於中晚期腫瘤的治療方式,仍然是主要依據癌症類型、淋巴結轉移情況以及臨床分期等標準來決定,而很少考慮免疫細胞滲入腫瘤組織的情況。根據癌症免疫編輯理論,免疫細胞滲入腫瘤組織這一現象不應該被忽視,應將其納入腫瘤治療方案的制定中。同時,還需進一步分析免疫細胞本身的功能,如此才能全面評估腫瘤組織中的免疫系統,並有針對性地制定出有效的對抗策略。
精準抗癌與防癌的對策:
「反向編輯」的治療策略-現在的免疫治療不再只是亂槍打鳥,而是根據您的腫瘤屬於哪種「免疫型態」,進行「反向免疫編輯(Counter-immunoediting)」的戰略,把癌症從免疫逃脫期推回平衡期,甚至徹底清除 。
針對不同的逃脫手段,我們有不同的武器:
- 針對「路障」的策略(亦即讓間質細胞標準化):
如果腫瘤周圍的血管亂長、壓力大,免疫細胞便進不去,我們可以使用抗血管新生藥物(如 Bevacizumab 或多靶點藥物 Axitiinib)來修復腫瘤新生血管,讓癌症治療藥物與免疫細胞能順利抵達戰場 。
- 針對「隱身衣」的策略(亦即讓腫瘤細胞標準化):
有些藥物(如:表觀遺傳藥物 HDAC 抑制劑)可以強迫癌細胞重新穿上「制服」,讓免疫系統重新認出它們 。
- 針對「煙霧彈」的策略(亦即讓免疫環境標準化):
這就是大家常聽到的免疫檢查點抑制劑(如 PD-1 或 CTLA-4 抗體)。它們能解除癌細胞對免疫細胞所點下的「死穴」,讓疲憊的 T 細胞重新振作起來 。
腫瘤組織中的缺氧及低 pH 值,會導致血管出現病理性的變形和扭曲,從而使得腫瘤血管容易破裂。這種情況會阻礙免疫細胞從循環系統滲入腫瘤組織,進而形成一種免疫反應被抑制的微環境。此外,受到血管生長因子刺激的血管內皮細胞,會表達出抑制免疫反應的分子,且不會對免疫細胞作出反應,從而形成一種抑制免疫反應的屏障。「血管正常化」的概念最早是由 Jain 教授在 2001 年提出的,其核心思想是運用抗血管生成療法來干預腫瘤中異常的血管結構,從而恢復腫瘤血管的正常生理功能,使其能夠正常地輸送氧氣和藥物。抗腫瘤血管新生標靶藥物治療不,僅能改善腫瘤的血管狀況,還能改善免疫微環境,從而調整“冷”腫瘤組織和“熱”腫瘤組織之間的平衡。
一向探討抗腫瘤血管新生標靶藥物erdafitinib(一種纖維母細胞生長因子受體抑制劑)與抗 PD-1 免疫藥物體合使用在肺癌治療中的潛力之研究。結果表明,這種聯合治療方式能促進 CD8+ T 細胞的滲入,同時減少 Treg 細胞的數量,從而通過 T 細胞的克隆擴增來增強抗腫瘤免疫力。此外,在神經母細胞瘤的治療中,erdafitinib被發現能夠通過 CD4+ T 細胞促進血管的正常化,並改善腫瘤內的免疫抑制微環境,進而提升抗 PD-1免疫藥物體的療效[。總之,這些抗血管生成療法與免疫檢查點抑制療法相結合的研究結果,都說明瞭血管正常化在對抗癌症免疫調節機制過程中的重要作用。
作為腫瘤微環境中的重要組成部分,間質細胞在腫瘤發生過程中扮演著重要的調節角色。它們能夠通過重塑細胞外基質,並釋放多種細胞因子,從而促進腫瘤細胞的侵襲和增殖。這些細胞因子會與其他間質細胞及腫瘤細胞相互作用。
此外,間質細胞還會表達多種免疫抑制性配體,例如 PD-L1。這些配體在腫瘤組織的免疫調節中起重要作用,同時也與免疫治療的療效及患者的預後密切相關。鑒於間質細胞在腫瘤微環境中的重要性,精準靶向治療顯得十分必要。
間充質幹細胞是一種具有多種功能的非造血幹細胞,它們擁有自我複製的能力。腫瘤細胞可以將這些間充質幹細胞招募到腫瘤部位,然後使其轉變為與腫瘤相關的間充質幹細胞。這些與腫瘤相關的間充質幹細胞會促進腫瘤細胞的增殖和轉移。間充質幹細胞還能夠增加腫瘤幹細胞的數量、提升骨形態發生蛋白的產生,並激活 P53/P21 信號通路,從而幫助腫瘤細胞獲得促進增殖和抗衰老的特性。此外,在免疫抑制方面,與腫瘤相關的間充質幹細胞會釋放 IL-10,從而降低腫瘤細胞表面的 MHC-I 表達,幫助腫瘤細胞逃避免疫細胞的攻。另一方面,與腫瘤相關的間充質幹細胞,就像其他間質細胞一樣,也可以通過表達 PD-L1 來促進腫瘤的進展。目前,針對間充質幹細胞的治療策略,主要著重於抑制間充質幹細胞所釋放的、能促進腫瘤生長和抑制免疫反應的物質;同時也試圖阻礙腫瘤細胞對間充質幹細胞的招募。
在腫瘤微環境中,存在許多免疫抑制因子,這些因子會導致腫瘤細胞得以逃避免疫系統的識別與攻擊。在這些免疫抑制因子中,免疫抑制細胞和功能耗竭的效應細胞尤其重要。2018 年,研究團隊提出了「免疫正常化」的概念,強調了在腫瘤發展過程中,辨別免疫反應中的缺陷與異常功能的重要性,並提出相應的策略來修正這些缺陷,從而恢復自然的抗腫瘤免疫能力。這些免疫正常化策略通常會使免疫反應在正常範圍內波動,但不會對正常器官或組織造成永久性損傷。目前,抗 PD1 療法的效果優於免疫正常化策略。針對 PD-1 的中和抗體可以與免疫細胞表面的 PD-1 結合,從而阻止 PD-1 與腫瘤或間質細胞表面的 PD-L1、PD-L2 結合,進而恢復正常的免疫反應。免疫檢查點受體阻斷劑的聯合使用,確實能夠有效促進效應 T 細胞的滲透與反應。不過,多藥物聯合治療的副作用,比單藥治療要嚴重。因此,在臨床實踐中,應更謹慎地使用這種聯合治療方式。
目前從三個主要方面來尋找對抗這些免疫抑制細胞的策略:清除這些細胞、抑制其招募過程,以及阻斷其發揮免疫抑制作用的機制。不過,值得注意的是,大多數免疫抑制細胞都具有許多相似的特徵,因此,許多靶向藥物都能夠抑制多種類型的免疫抑制細胞。這雖然能提升抗腫瘤的效果,但也可能帶來嚴重的副作用,因此,在臨床應用時必須格外小心。
T 細胞的耗竭現象正受到許多研究人員的關注。在由耗竭的免疫細胞所主導的腫瘤微環境中,效應 T 細胞會逐漸失去其功能,最終因長期受到慢性炎症和腫瘤抗原的刺激而變成耗竭細胞。此外,這些耗竭細胞,尤其是那些處於終末耗竭狀態的 T 細胞,對於免疫檢查點抑制療法並不敏感。
表觀遺傳學上的改變、代謝過程的變化以及信號傳導途徑的紊亂之間的複雜相互作用,對 T 細胞的耗竭過程起著關鍵作用。在腫瘤微環境中,T 細胞的耗竭通常是由 TAMs、MDSCs 和 Tregs 等免疫抑制性細胞所引發的。這些細胞透過分泌免疫抑制性細胞因子來發揮其抑制作用,這些細胞因子包括 IDO、TGF-β和腺苷。
腸道微生物群的失衡會破壞 CD8+ T 細胞的平衡狀態,從而促進腫瘤的生成。這可能導致 CD8+ T 細胞過度活化,最終使其功能衰竭。不過,像丁酸這樣的腸道微生物代謝產物,可以通過調節 ID2 依賴性的 IL-12 信號傳導途徑,來增強 CD8+ T 細胞的活性,進而提升抗 PD-L1 治療的效果。
作為直接恢復功能衰退的 T 細胞功能的替代方案,採用細胞治療法也是一種合理的治療策略。這種方法能夠有效應對腫瘤微環境中效應 T 細胞的功能障礙以及滲透到腫瘤部位的細胞數量不足的問題。此治療方式特別適用於那些在接受了多種放射治療或多線路治療後,自身免疫功能受到抑制的癌症患者。細胞治療法指的是將自體或異體的免疫細胞在體外進行處理後,再回輸到患者體內,從而抑制腫瘤生長。這是一種嶄新的腫瘤治療策略,它不受體內免疫抑制環境的影響,仍能保持高效的細胞殺傷能力。
在癌症的免疫編輯過程中,腫瘤細胞會因應環境、物理化學性質、突變基因等因素而發生代謝和表觀遺傳上的改變。這些改變使腫瘤細胞獲得某些特性,從而能夠抵抗免疫治療。Schoenfeld 等人將這些抗藥性機制分為:(1) 抗原呈現能力的喪失;(2) IFN-γ信號傳導途徑的破壞;(3) 新抗原的缺失;(4) 腫瘤細胞所引起的免疫抑制作用及逃避免疫機制;(5) 其他具有免疫抑制作用的物質。這些機制大多與腫瘤細胞中的突變癌基因有關。因此,選擇合適的治療方法,就能讓腫瘤細胞轉變為無害的細胞或正常細胞,也就是實現腫瘤細胞的“正常化”。這種治療策略既適用於由癌基因引起的腫瘤,也適用於由間質細胞引起的腫瘤抑制微環境。
在腫瘤微環境中,腫瘤細胞要存活下去,最基本的條件就是 ATP。在腫瘤微環境中,腫瘤細胞會因基因突變、缺氧、pH 值過低以及各種生長因子的影響而發生代謝上的改變。這些改變使得腫瘤細胞能夠通過多種方式從腫瘤微環境中獲取能量,例如通過糖酵解或線粒體氧化代謝獲得碳骨架和 ATP,或是通過三羧酸循環的中介物合成新的核苷酸。
除了代謝重編程之外,腫瘤細胞還會因應腫瘤微環境而發生表觀遺傳學上的重編程,這使得腫瘤細胞能夠無限制地增殖並具有轉移能力,而這主要是通過 DNA 甲基化來實現的。與基因突變不同,表觀遺傳學上的改變是可逆的,因為表觀基因組可以被重新編程。因此,針對腫瘤細胞的表觀遺傳學調控,以抑制其增殖並誘導其凋亡,已經成為癌症治療中的重要研究方向。目前,已有幾種表觀遺傳學治療方法獲得了美國食品藥物管理局的批准,可用於腫瘤治療。除了針對表觀遺傳調控和腫瘤代謝之外,針對癌基因的治療方法也能有效抑制與腫瘤細胞相關的多條通路,進而降低腫瘤細胞的存活率或使其死亡。
。
醫師的心裡話癌症治療已經進入「個人化精準免疫治療」的時代 。每位患者的腫瘤微環境都不同,有的像似「熱腫瘤」,佈滿了可以作戰的細胞,有的則像「冷腫瘤」空無一個作戰的細胞。
身為主治醫師,我的任務就是透過各種檢測(如免疫評分、基因定序),判斷您的腫瘤處於哪個「編輯」階段,並為您組合最合適的武器。
請記住,免疫系統是有記憶的,我們的目標不只是消滅癌細胞,更是要重建您體內的免疫生態系統,達成長期的健康穩定 。
本衛教資料參考 2023 年《Journal of Hematology & Oncology》專業文獻 。若有具體病情疑問,請務必與您的醫療團隊詳細討論。
#癌症
#腫瘤免疫編輯
#免疫清除
#免疫平衡
#免疫逃脫
#Cancer
#Immunoediting
#免疫檢查點抑制
#陳駿逸醫師
#台中市全方位癌症關懷協會
陳駿逸醫師醫療門診服務時段
https://mycancerfree.com/contact/
更多陳駿逸醫師的癌症衛教影片請連接https://www.youtube.com/@mycancerfree
更多腫瘤治療相關資訊 請連接”陳駿逸醫師 與你癌歸於好” https://mycancerfree.com

