血液腫瘤科/細胞治療中心 陳駿逸醫師
荷爾蒙受體 (HR) 陽性/HER2 陽性乳癌代表一種獨特的亞型,其表達雌激素和黃體素受體,並過度表達 HER2。約14%的女性乳癌病例為HER2陽性,其中大多數為HR陽性。這些腫瘤表現出荷爾蒙和 HER2 路徑之間的串擾;這種交互作用對於疾病的治療方案有影響。
以下是我們分析了 HR 陽性/HER2 陽性乳癌的生物學特性,並總結了術前輔助/術後輔助治療和晚期疾病的標準治療方案的證據。
荷爾蒙受體陽性/人類表皮生長因子受體 2 (HER2) 陽性乳癌 (BC) 細胞不僅表達雌激素受體 (ER) 與黃體素受體 (PR) 結合或不結合,而且可能在其細胞表面過度表達 HER2 或表現出其基因擴增。
HER2 陽性乳癌大約佔所有女性乳癌病例的 15%,每 100,000 名女性中有 18.8 人新診斷乳癌;其中,大約一半以上同時為荷爾蒙受體陽性,這類三陽性乳癌的5 年存活率明顯優於HER2陽性的乳癌患者。
HER2 訊息傳遞路徑和荷爾蒙受體陽性的乳癌之間存在著交互溝通,這類三陽性乳癌需要針對荷爾蒙受體與HER2受體之不同的路徑進行治療,才能在反應上達到協同效應。對於早期和晚期三陽性乳癌的目前有不同的治療選擇,正在進行的不同試驗以了解這些患者的最佳治療方法。
此外,最近有關新藥的證據顯示,免疫組織化學(IHC)1+或2+且原位雜交(ISH)為陰性,即HER2-低表達的乳癌,仍然可以從HER2的ADC藥物治療中受益,特別是抗體化療藥物複合體(ADC)-Enhertu(DS-8201/優赫得/德曲妥珠單抗 /T-DXd)。
荷爾蒙受體陽性與HER2 陽性乳癌(簡稱三陽性乳癌)的生物學和預後
因為三陽性乳癌所表現出特殊荷爾蒙和 HER2受體的路徑之間知交互作用,不僅讓其在荷爾蒙藥物的抗藥機制中發揮作用,而且在 HER2 標靶藥物的抗藥性機制中也發揮了作用。各種前臨床和臨床數據研究都證實了三陽性乳癌的特殊生物學特性,讓其對傳統荷爾蒙藥物與HER2標靶治療具有內在的抗藥機轉。
荷爾蒙受體的訊號是荷爾蒙受體陽性乳癌細胞增殖和存活的主要驅動力。配體依賴性的荷爾蒙受體活化,會引發級聯的反應,從而刺激:
(1)非核內/非基因組的途徑,促進激酶磷酸化,特別是磷脂酰肌醇3-激酶(PI3K);
(2)核/基因組的途徑,其中配體-受體複合物結合特定的DNA區域,並誘導內質網相關基因的轉錄和細胞增殖。
基因組的路徑在腫瘤細胞中占主導地位,也是荷爾蒙治療的標靶。非基因組中的荷爾蒙受體活性增加、並擴增了 HER2的傳導路徑。透過異源HER2二聚體的活化,誘導荷爾蒙受體和細胞質內的酪胺酸激酶之磷酸化,進而活化其下游路徑如有絲分裂原活化蛋白激酶(MAPK)、AKT和PI3K訊號傳遞的路徑。在 HER-2 訊號過度活躍的情況下,活化的下游激酶會因此而降低荷爾蒙受體的表達,同時磷酸化乳癌的荷爾蒙受體,從而降低乳癌荷爾蒙治療的作用(下圖 )。
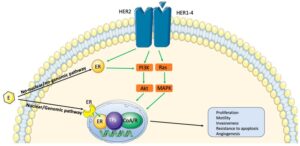
三陽性乳癌中 HER2 和荷爾蒙受體之訊號傳遞路徑的融合。
綠色箭頭顯示 HER2 和荷爾蒙受體刺激後的刺激通路
評估了三陽性乳癌中荷爾蒙受體之水平及其對預後的影響;他們將荷爾蒙受體表達程度區分為低(1-9%)、中(10-79%)和高(80-100%)。在分析中,只有高荷爾蒙受體表達水平會與更好的生存結果密切相關(風險比 0.09),並且在調整腫瘤尺寸和淋巴結狀態後,仍然是有意義。
三陽性乳癌的異質性複雜性影響患者的預後;事實上,相較於荷爾蒙受體陰性/HER2 陽性的乳癌,但三陽性乳癌具有明顯更好的乳癌之特異性生存率。它們顯示出明顯較低的 TP53 突變率(30% 對比於純HER2 陽性乳癌的 69%以及較高的 MUC16、GATA3 和 ERBB3 突變率。三陽性乳癌的 ERBB2 和 MYC 擴增速率、HER2 蛋白和磷酸化 HER2 蛋白質水平則會明顯較低。
臨床前證據表明,三陽性乳癌聯合使用抗 HER2 標靶和荷爾蒙療法可以增強治療反應並延緩荷爾蒙療法抗藥性的產生。然而,臨床益處並不大,這表明三陽性乳癌細胞中的替代生存途徑可能會繞過HER2 和荷爾蒙受體之間的雙向交互作用。
在診斷後的前5年內的存活率,早期之HR陰性/HER2陽性患者與三陽性乳癌組,分別為85.6%和91%)。此外,兩組的 5 年復發風險極為相似,尤其是對於沒有或僅有極少淋巴結轉移的患者。其他證據表明,高荷爾蒙受體表達水平會影響化療和HER2標靶之輔助治療的反應;此外,相較於荷爾蒙受體表達 < 50% 的患者,但荷爾蒙受體表達> 50% 的患者的預後較差(5 年無病存活率分別為 75.4% 和 80.8%,7 年無病存活率分別為 67.1% 和 78%)。
一項新的文獻回顧試圖找出與 HER2 陽性早期乳癌患者復發的相關因素。術前輔助化療後無法達到病理完全緩解 (pCR) 和基底腫瘤浸潤淋巴細胞 (TIL) 較少是乳癌復發的最主要危險因子。荷爾蒙受體的狀態仍然是復發的重要風險因素,所以三陽性乳癌相對更容易復發。
目前,由於CLEOPATRA試驗結果,晚期HER-22乳癌的標準一線治療以Trastuzumab/Pertuzumab/Docetaxel為代表;使用和不使用Pertuzumab之疾病控制時間分別為 18.5 個月和 12.4 個月;風險比 0.62,而整體存活時間也因為加了使用Pertuzumab會增長 15.7 個月,風險比 0.69。 CLEOPATRA 研究結果強調,與荷爾蒙受體陰性患者相比,三陽性乳癌患者在接受 HER2 標靶治療和化療治療時,疾病控制時間與整體存活時間之療效比較上,總是比較好。儘管如此,該治療並未與荷爾蒙療法合併使用,但患者在隨機分組之前患者可以接受一種治療轉移性乳癌的荷爾蒙藥物。
PERUSE 試驗的結果也得出了類似的發現,在該試驗中,研究人員選擇維持的階段使用荷爾蒙療法,且在的化學治療後進行。荷爾蒙受體陽性患者的疾病控制時間之數據,與荷爾蒙受體陰性患者相似,但整體存活時間則會比較長。
先前的研究表明,在三陽性轉移性乳癌中,使用荷爾蒙療法與單一抗 HER2 阻斷劑-Trastuzumab(試驗TAnDEM 和 eLEcTRA)或Lapatinib(試驗EGF30008)的組合療法去治療,與單獨使用荷爾蒙療法相比,荷爾蒙搭配抗HER2療法可以獲得更好的臨床結果。此外,臨床試驗SYSUCC-002發現,儘管Trastuzumab合併化療可以作為三陽性轉移性乳癌患者的一線治療,但若是Trastuzumab合併荷爾蒙療法的模式成效並不差於其他方案。在這種情況下,抗HER2的口服標靶療法合併荷爾蒙療法的模式則並未表現出有任何優勢。
由於關鍵的HER2雙標靶之臨床試驗設計上排除了合併荷爾蒙療法的使用,因此對於三陽性轉移性乳癌患者,在HER2雙標靶藥物中合併荷爾蒙療法的潛在益處為何,並不是太清楚。HER2雙標靶之藥物Trastuzumab和Pertuzumab,會分別與 HER2 上的不同表位相結合,而與單一療法Trastuzumab相比,可以提供更全面性的訊號阻斷,所以能夠產生更高的抗癌活性。
臨床前研究結果也顯示HER2雙標靶之藥物Trastuzumab和Pertuzumab可能會更有效地去抑制 HER2受體與荷爾蒙受體的交互作用,進而加強荷爾蒙療法的抗腫瘤活性。隨後進行了臨床試驗以評估HER2雙標靶藥物合併荷爾蒙療法的療效。 PERTAIN 試驗是第一個研究去探討將HER2雙標靶藥物合併芳香環酶抑制之荷爾蒙療法(合併或不合併誘導性化療),作為停經後三陽性轉移性或局部晚期乳癌患者的一線治療的療效。與單獨使用Trastuzumab和芳香環酶抑制之荷爾蒙療法相比,HER2雙標靶藥物合併荷爾蒙療法可以顯著改善疾病控制的時間。在最終分析中,HER2雙標靶藥物改善疾病控制時間的好處在 6 年的追蹤後仍然得以維持。
HER2雙標靶藥物合併芳香環酶抑制之荷爾蒙療法也在 ALTERNATIVE 臨床試驗中表現出不錯的結果。對於在治療中使用Trastuzumab和芳香環酶抑制之荷爾蒙療法合併化學治療的三陽性轉移性或是晚期之停經後乳癌患者,HER2雙標靶藥物和芳香環酶抑制之荷爾蒙療法合併化學治療,與HER2單標靶藥物和芳香環酶抑制之荷爾蒙療法合併化學治療療法相比,疾病控制時間得到改善。即使在不同的環境和使用不同的藥物的情況下,臨床試驗PERTAIN 和 ALTERNATIVE 的結果也證明了同時針對HER2受體與荷爾蒙受體路徑的好處。
細胞週期依賴性蛋白激酶 4 和 6 抑制劑 (CDK4/6抑制劑)加上荷爾蒙療法合併使用是晚期荷爾蒙受體陽性/HER2受體陰性乳癌疾病的標準治療方法,臨床前研究的數據顯示CDK4/6抑制劑在 HER2 陽性的乳癌細胞株中也具有活性。事實上,臨床試驗PATINA也肯定在三陽性轉移性或是晚期之停經後乳癌患者,使用抗 HER2標靶藥物合併CDK4/6標靶藥物的好處。
PATRICIA II 期試驗目的是用於評估Palbociclib合併Trastuzumab與荷爾蒙療法對停經後接受過治療的 HER2 陽性轉移性乳癌患者的療效。荷爾蒙受體陽性患者的治療療效優於非荷爾蒙受體陽性患者。
第三期臨床試驗 MonarcHER分析了 abemaciclib合併Trastuzumab與Fulvestrant,與標準化療加Trastuzumab相比, 對三陽性轉移性或是晚期之停經後乳癌的療效。Abemaciclib合併Trastuzumab與Fulvestrant 會改善疾病控制時間。
總之,三陽性轉移性或是晚期之停經後乳癌需要同時且多重針對HER2 和荷爾蒙受體路徑的藥物治療,在晚期情況下,沒有證據顯示抗 HER2 藥物與荷爾蒙療法合併使用後的治療效果會更好,但抗 HER2 藥物與荷爾蒙療法合併使用CDK4/6標靶治療似乎可以改善患者的預後。
#三陽性乳癌
#Trastuzumab
#CDK4/6
#標靶治療
#PATINA
#Palbocilib
#Ibrance
#陳駿逸醫師配製個人化抗癌益生菌
#免疫治療
#CIK
#癌症細胞治療
#高禾醫院
#免疫細胞治療
#癌症中西醫整合治療
#cik細胞治療優點
#自動化微流體生物晶片
#個人化益生菌
#免疫檢查點抑制劑
更多陳駿逸醫師的癌症衛教影片請連接https://www.youtube.com/@mycancerfree
更多腫瘤治療相關資訊 請連接”陳駿逸醫師 與你癌歸於好” https://mycancerfree.com
更多癌症病友需知 請連接”全方位癌症關懷協會” https://www.cancerinfotw.org/index.php